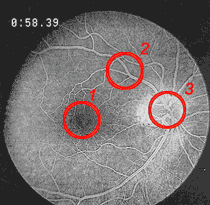
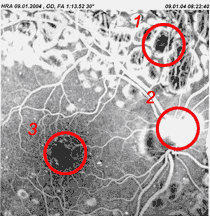
2 Gefässneubildung am Sehnervenkopf aus dem Farbstoff austritt
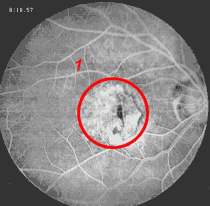
3 dargestellte Durchblutungsstörung an der Stelle des schärfsten Sehens
Farbstoffuntersuchung des Augenhintergrundes (Fluoreszenzangiographie)
Die Fluoreszenzangiografie und die Optische Kohärenztomografie (OCT) sind elementare diagnostische Basisuntersuchungen in der Augenheilkunde. Sie dienen der Untersuchung und Bestimmung der Netz- und Aderhautdurchblutung und ermöglichen die Erkennung zahlreicher hier lokalisierter Erkrankungen und Festlegung weiterer therapeutischer Schritte.
Methode: Als Fluoreszenz bezeichnet man die Eigenschaft mancher Moleküle, unter Bestrahlung durch Licht einer bestimmten Wellenlänge wiederum Licht einer anderen Wellenlänge abzustrahlen. Bei Verwendung spezieller Lichtfilter können unter Anwendung fluoreszierender Stoffe verschiedene Phänomene optisch darstellbar werden. Die Augenheilkunde bedient sich hierbei des Farbstoffs Fluoreszein, der - in die Blutbahn gespritzt - unter Bestrahlung mit Licht der Wellenlänge 450 nm die Durchblutung der Netz- und Aderhautgefäße für die Dauer einer Kreislaufzeit, also für 5 bis 6 Minuten, sichtbar werden lässt.
Die einzelnen Schritte der Kreislaufphase werden mit einer digitalen Kamera fotografiert und können so dokumentiert und ausgewertet werden. Für die Untersuchung müssen die Pupillen weit getropft werden; Patienten, die mit dem eigenen PKW anreisen, müssen von einer Fahruntauglichkeit von rund drei Stunden ausgehen. Der Farbstoff Fluoreszein gilt als sichere Substanz. Allergische Reaktionen treten sehr selten auf. Für Patienten, bei denen Allergien in der Vorgeschichte bekannt sind, bietet die Augenklinik Dessau zur Erhöhung der Sicherheit auch Spezialtermine zur Fluoreszenzangiografie unter intensiver Überwachung durch einen Narkosefacharzt an.
Sollte eine Netz- oder Aderhauterkrankung sich mit Hilfe der Fluoreszenzangiografie nicht eindeutig differenzieren lassen, bietet die Augenklinik auch eine erweiterte Diagnostik mit dem Farbstoff Indocyaningrün an. Die Vorgehensweise ist identisch wie beim Farbstoff Fluoreszein.
Indikation: Die Fluoreszenzangiografie findet prinzipiell ihren Einsatz bei allen unklaren Veränderungen der Netz- und Aderhaut. Am häufigsten wird sie zur Feststellung des Ausmaßes diabetischer Veränderungen der Netzhaut und zur Festlegung einer eventuellen Lasertherapie, der Differenzierung venöser und auch arterieller Gefäßverschlüsse sowie zur Klassifizierung altersbezogener Durchblutungsstörungen der Makula, d.h. der Stelle des schärfsten Sehens, eingesetzt.
Die diabetische Retinopathie ist gekennzeichnet durch zahlreiche Veränderungen der Gefäße, die durch eine langandauernde und/oder schlecht eingestellte Zuckererkrankung bedingt werden. Der Diabetes mellitus gilt als einer der wichtigsten Risikofaktoren für die Entstehung der Arteriosklerose mit der Folge der Minderdurchblutung zuerst der sehr feinen Gefässe des Auges. Ein länger dauerndes Missverhältnis zwischen Sauerstoffangebot und Sauerstoffbedarf begünstigt typische Veränderungen, die bei Nichtbehandlung zu Sehschärfenabfall, schlimmstenfalls bis hin zur Erblindung führten kann. Bei regelmässiger Kontrolle kann Ihr Augenarzt den Beginn dieser Veränderungen jedoch rechtzeitig entdecken und Sie zur weiteren Diagnostik in die Klinik überweisen. Meist kann dann nach erfolgter Lasertherapie für einen längeren Zeitraum eine Stabilisierung der Netzhaut und Wahrung des Sehvermögens erreicht werden.
Die altersbezogene Makuladegeneration ist die häufigste Ursache für eine bleibende Erblindung nach dem 65. Lebensjahr. Ihr zugrunde liegt eine vorzeitige, durch schlechtere regionale Durchblutung bedingte, vorzeitige Erschöpfung der Sinneszellen der zentralen Netzhaut, die sich meist durch eine abfallende Sehschärfe manifestiert. Vielfach sind bei der augenärztlichen Untersuchung schon vorher typische Veränderungen zu sehen, die einen Beginn der Erkrankung anzeigen.
Unterschieden wird bei der altersbezogenen Makuladegeneration zwischen der vergleichsweise harmlosen, langsam verlaufenden und nicht therapierbaren trockenen Form und der plötzlich auftretenden und mit starkem Sehschärfenabfall einher gehenden feuchten Form, die sich wiederum aus der trockenen Form entwickeln kann. Bei einem Teil der Patienten mit feuchter Makuladegeneration ist eine Behandlung mit zufriedenstellender Stabilisierung möglich. Auch hier ist die Fluoreszenzangiografie wegweisend für die Klassifikation der Erkrankung und Festlegung des weiteren Vorgehens.




